זיהום של המשתל המלאכותי הוא הסיבוך השכיח ביותר לאחר החלפת משתל ברך ונע בין 1-2% לבין 5-6% לאחר ניתוח ראשוני וניתוח רביזיה, בהתאמה. זיהומים לאחר החלפת מפרק ירך פחות שכיחים, אך הם עדיין הסיבה השנייה בשכיחותה לכישלון ניתוחי, ושכיחותם נעה בין 0.3-1.3% לבין 3-4% לאחר החלפת מפרק ראשונית ולאחר רביזיה, בהתאמה.
מי בסיכון?
לאורך השנים תוארו מספר רב של גורמי סיכון, לרבות זיהום פעיל טרם הניתוח (שתן, עור וכו׳), זיהום במפרק זה בעבר, ניתוחים חוזרים במפרק המדובר, דיכוי חיסוני על רקע טיפול תרופתי (כגון סטרואידים) או מחלה (איידס, סרטן), מחלות כרוניות (כגון אי ספיקת כליות וכבד), תת-תזונה (בדיקת אלבומין בדם מהווה מדד טוב), מחלות דלקתיות (פסוריאזיס, מחלה ראומטית, ספונדילוארטרופתיות אחרות).
גורמי סיכון אשר חשוב להדגיש כי ביכולתו של המטופל לשלוט בהם, ונמצאו כמגדילים סיכון בצורה משמעותית הם:
- השמנת יתר (בעיקר BMI מעל 40)
- סוכרת לא מאוזנת (המוגלובין מסוכרר מעל 7.5%),
- עישון פעיל ושתיית אלכוהול מופרזת.
כדי לחשב את הסיכון לזיהום ניתוחי ניתן להשתמש במחשבון זה.
מזהמים שכיחים
רוב הזיהומים נגרמים על ידי חיידקי הסטפילוקוקוס מסוג אאורוס, קואוגולז שלילי ואפידרמידיס, אשר נמצאים דרך קבע על העור. חיידקים שכיחים נוספים הם סטרפטוקוקוס ואנטרוקוקוס. חיידקים פחות שכיחים, אך גם הם יכולים לגרום לזיהום הם מסוג גרם שלילי, פרופריום אקנס ופטריות (בעיקר קנדידה). ישנן שתי דרכים עיקריות לחדירת החיידק למפרק – הראשונה היא חדירה ישירה דרך הפצע הניתוחי, והשנייה היא התפשטות דרך הדם (משנית לזיהום במקום אחר בגוף).
זיהום חריף מול כרוני
זיהום חריף מתפתח תוך 4-6 שבועות (חלק אף יגידו שלושה חודשים) מיום הניתוח. בתוך קבוצה זו נכללת גם תת-קבוצה של חולים הנמצאים מעל שלושה חודשים מהניתוח, אך עם התחלה אקוטית של כאבים שנמשכים פחות משלושה שבועות (אלה מטופלים שבדרך כלל סובלים מזיהום במקום אחר בגוף והזיהום מתפשט למפרק דרך הדם). מה שמייחד את קבוצת הזיהומים החריפים היא העובדה שהזיהום מתוחם עדיין למפרק עצמו, והחיידקים טרם פיתחו ביופילם (שכבת הגנה/בידוד המיוצרת על ידי החיידקים וגורמת לחסינות מפני אנטיביוטיקה).
זיהום כרוני מתפתח באופן הדרגתי ובפרק זמן של יותר מ 4-6 שבועות (חלק אף יגידו שלושה חודשים) מהניתוח. זיהומים אלו מאופיינים ביצירה של ביופילם על פני הפרוטזה. מאחר שאנטיביוטיקה לא יכולה לחדור את שכבת הביופילם ומכיוון שלא קיימים אמצעים מכניים לסילוק הביופילם, זיהומים אלו מצריכים הוצאה של כל המשתלים המלאכותיים והחלפתם בחדשים.
מה מרגישים?
הביטוי השכיח ביותר (במעל 90% מהמטופלים) של זיהום הוא כאב במפרק המלאכותי. הכאב מופיע בעיקר בהנעת המפרק, אך פעמים רבות גם מופיע במנוחה, ובלילה. תלונות נוספות של המטופל יכולות להיות חום, נפיחות או רגישות פתאומיים, הפרשה מהפצע או לידו, ומגבלה בתנועה. בבדיקה גופנית יש לשים לב לסינוס מפריש, תפליט (נוזל במפרק), חום או אודם מקומיים ומגבלה בטווחי תנועה. חשוב לשים לב כי ישנם מקרים שבהם למטופל יהיה כאב בלבד, ללא אף אחת מהתלונות הנ"ל.
איך מאבחנים?
האבחנה מבוססת על שילוב של ממצאים בבדיקה גופנית, בדיקות דם, בדיקות הנוזל המפרקי, תרביות ולעיתים בדיקות דימות. ישנם מקרים בהם האבחנה של זיהום היא ברורה ויחסית פשוטה, אך בהרבה מקרים ישנו קושי להגיע לאבחנה חד משמעית. לכן לאורך שנים האבחנה של זיהום הייתה שונה בין מנתחים שונים ומדינות שונות.
משנת 2011 יש ניסיון ליצור סטנדרטיזציה עולמית, ובשנת 2018 התכנסו 900 נציגים מכל מדינות העולם (International Consensus Meeting) לדון בקריטריונים הדרושים להגיע לאבחנה והבדיקות המומלצות לביצוע. סדר הפעולות המומלץ לצורך הגעה לאבחנה, והקריטריונים הדרושים להחליט על זיהום מצורפים בצורת אלגוריתם וטבלה, אשר אותה פרופ' שוחט פיתח ומרבית המשתתפים בכינוס הסכימו לה.
חשוב להדגיש שבכל אדם עם כאבים במשתל המלאכותי חובה לבצע בדיקות דם כולל מדדי הדלק , שהן זמינות, קלות ומהוות בדיקות סקר לזיהום.
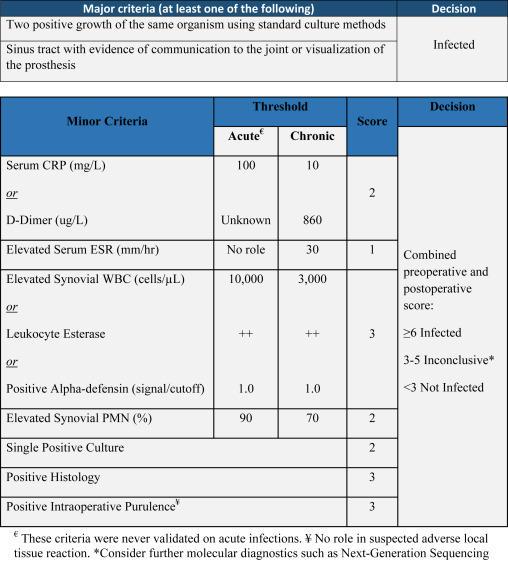
לצורך אבחנה של זיהום במפרק מלאכותי.
איך מטפלים?
צורת הטיפול תלויה במספר פקטורים המביאים בחשבון מיהו המטופל ומחלות הרקע שלו, הזמן מהניתוח וסוג החיידק המזהם.
שטיפה, החלפת פוליאתילן וטיפול אנטיביוטי ממושך – מבין הטיפולים הניתוחיים זהו הטיפול הכי פחות פולשני. הוא מתאים למטופלים עם זיהום אקוטי המתפתח שישה שבועות מהניתוח או סימפטומים אקוטיים (כאשר הניתוח התרחש יותר משישה שבועות קודם לכן), הנמשכים פחות משלושה שבועות. טיפול זה כולל הטריה של המפרק והוצאה של רקמות חולות/מזוהמות, שטיפות מרובות עם נוזל סליין ויוד, החלפה של מרכיב הפוליאתילן (הנמצא בין שני צדדי המפרק המלאכותי), וטיפול אנטיביוטי תוך-ורידי ממושך למשך 4-6 שבועות. שיעור ההצלחה בניתוחים אלו משתנה ונע בין 50% ל- 70%. ראוי לציין כי ישנן עבודות המראות שכישלון טיפולי משפיע לרעה על טיפולים עתידיים.
החלפת מפרק בשלב אחד – גישה טיפולית זו שכיחה יותר בארצות אירופה ופחות שכיחה בארצות הברית. טיפול זה מיועד לאנשים שהם במצב בריאותי טוב, אשר סובלים מזיהום כרוני, ללא סינוס בעור, והמזהם בעל וירולנטיות נמוכה יחסית ולכן רגיש לטיפול אנטיביוטי. הניתוח כולל הוצאה של כל המשתלים המלאכותיים (ולא רק את הפוליאתילן האמור לעיל), הטריה ושטיפות מרובות של המפרק, והכנסה של משתלים חדשים. ניתוח זה פחות גדול מניתוח בשני שלבים, ההחלמה ממנו מהירה יותר והעלות נמוכה יותר. מצד שני, סיכויי שארית זיהום וחזרתו מאוחר יותר גדולים.
החלפת מפרק בשני שלבים – זוהי הגישה המקובלת יותר ומהווה את הסטנדרט הטיפולי לזיהומים כרוניים. על המטופל להיות כשיר מבחינה רפואית לעמוד בטיפול זה, שכן הוא הארוך והגדול יותר מבין הרשומים לעיל. הטיפול מורכב משני שלבים וביניהם תקופת המתנה. השלב הראשון הוא ניתוח להוצאה של כל המשתלים המלאכותיים, הטריה יסודית ושטיפות מרובות של המפרק, ולבסוף הכנסה של משתל אנטיביוטי זמני/או דמוי משתל עשוי אנטיביוטיקה שאליו החיידק רגיש. המטופל יישאר עם משתל זמני זה למשך 4-6 שבועות, במהלכם יטופל באנטיביוטיקה תוך-ורידית. שבועיים לאחר תקופת הטיפול האנטיביוטי יילקחו בדיקות דם חוזרות, וייתכן אף ניקור מהמפרק ושליחת תרביות למעבדה. אם אכן לא קיימים יותר סימני זיהום, ימשיך המטופל לשלב השני שכולל הוצאה של המשתל הזמני, הטריה נוספת והכנסה של משתלים אמיתיים חדשים. שיעורי ההצלחה בניתוחים מסוג זה נעים בין 70-100%.
פרופ' שוחט פיתח שיטה ייחודית לטיפול בזיהום לאחר החלפת מפרק, הכוללת ניתוח בשני שלבים שנעשה במהלך שבוע ימים (ולעיתים משלב טיפולי תא לחץ), ובכך מקצר משמעותית את תקופת ההחלמה ומביא לתוצאות טובות ואחוזי הצלחה גבוהים באופן יחסי.
